Autor: William Santos R. de Oliveira
(Revisado por Dr. Nestor Rodrigues de Oliveira Neto)
Mecanismos e
Características
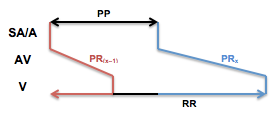
O potencial de ação
é conduzido do nó sinusal aos ventrículos por uma via que contém o nó
atrioventricular e o feixe de His. No nó atrioventricular, o impulso sofre um
retardo que, no ECG, é traduzido pelo segmento PR.
Quando, no entanto,
uma via acessória (ou: via anômala; feixe de Kent) entre os átrios e os
ventrículos permite a ativação direta do miocárdio ventricular, sem o retardo
do nó AV, dizemos que há pré-excitação. As alterações eletrocardiográficas
decorrentes dessa condução caracterizam o padrão de Wolff-Parkinson-White (WPW).
Nesses casos, a
ativação ventricular ocorre por duas frentes: uma originada pelo estímulo conduzido na via acessória e outra pelo sistema de condução normal.
No QRS, a ativação
pela via acessória é mais precoce e ocorre com menor velocidade de
condução. Dessa forma, há uma deflexão (onda delta) onde normalmente haveria o
segmento PR, como se o QRS estivesse sendo "puxado". A excitação na onda delta é
feita fibra-a-fibra, e, portanto, a duração do QRS se encontra aumentada.
Com isso, o eixo pode
apresentar-se desviado, e a morfologia pode estar alterada em graus variáveis.
Também ocorrem alterações secundárias de repolarização, como no BRE. No entanto, a ativação que ocorre pelo sistema His-Purkinje habitualmente dá uma configuração mais ou menos normal ao QRS.
Resumindo, o padrão típico de WPW se caracteriza por
PR curto, onda delta, QRS largo e com alterações morfológicas (eixo alterado,
surgimento ou perda de ondas q, ondas r amplas, etc.) e alterações secundárias
da repolarização. As alterações específicas da morfologia e do eixo vão
depender do local onde se localiza a via anômala e das suas propriedades de
condução.
Em alguns casos, o mesmo paciente apresenta mais do que uma
via acessória.
Localização
da Via Anômala
Há diversos algoritmos que se dispõem a determinar a
posição da via acessória, com acurácia questionável. A forma mais simples de
classificação foi proposta por Rosenbaum et
al. e é feita em tipos A e B.
- Tipo A: ondas delta positivas em V1, sugerindo via acessória
que liga o AE ao VE.
- Tipo B: ondas delta negativas em V1, sugerindo via
acessória que liga o AD ao VD.
Outro método simples, proposto por Tonkin et al., considera as 3 localizações mais
comuns da via acessória: parede livre do VE, posterosseptal e parede livre do VD. Para
isso, é usado o eixo frontal do QRS 20 ms após o início da onda delta.
- Via na parede livre do VE: eixo para a direita;
- Via na parede livre do VD: eixo entre 0° e 90°;
- Via posterosseptal: eixo entre 0° e -90°.
 |
| Onda delta positiva em V1: WPW tipo A. |
 |
| Onda delta negativa em V1: WPW tipo B. |
Taquiarritmias
e WPW
A importância clínica da via anômala reside
principalmente na sua participação em mecanismos de macro-reentrada atrioventricular.
Uma extrassístole ventricular
pode não ser conduzida para os átrios pelo feixe de His, mas apenas pela via
acessória. Depois da ativação atrial, o feixe de Kent pode ainda se encontrar
refratário, e a estimulação ventricular dar-se apenas pelo sistema
His-Purkinje. Assim, seria possível que os átrios fossem estimulados novamente pela via anômala, perpetuando o circuito de ativação.
Outro desencadeante possível é uma extrassístole
atrial que encontre o feixe de Kent refratário, desça pelo feixe de His e volte
pela via anômala. Esses dois mecanismos constituem a forma ortodrômica da taquicardia por reentrada atrioventricular (TRAV).
A FC na TRAV usualmente se encontra entre 150 e 250 bpm, geralmente em torno de 200 bpm. O QRS é normal na ausência de distúrbios intraventriculares, tendo em
vista que a ativação se dá exclusivamente pelo sistema His-Purkinje (i.e., não há padrão de WPW). Suas
principais características são:
- regularidade;
- ondas P' logo após o QRS, no ST-T;
- alternância do QRS;
- depressão difusa de ST, com supra em aVR;
- inversão de T.
O eixo das ondas P' varia com a posição da via
anômala, mas é geralmente negativo para II, III e aVF; ondas P' negativas em I
e II são sugestivas de TRAV no diagnóstico diferencial com taquicardia por reentrada nodal (TRN).
Outro aspecto importante da via acessória é seu papel
nas chamadas taquicardias pré-excitadas. Essas arritmias apresentam QRS
largo e bizarro, não raramente monofásicos e apiculados nas precordiais.
Têm 3 mecanismos básicos, sendo a ativação
ventricular dada exclusivamente pela via acessória:
- fibrilação atrial;
- flutter atrial;
- TRAV antidrômica.
No flutter e na fibrilação,
devido à resistência imposta pelo nó AV, os impulsos encontram na via anômala um caminho preferencial. Assim, os
complexos são bizarros, e a frequência é muito elevada (às vezes 300 bpm ou
mais). É característico também que os complexos apresentam diferenças entre si,
devido à natureza caótica da atividade atrial. Não há, entretanto, alteração do
eixo dos QRS, como na TV polimórfica.
A TRAV antidrômica tem em seu diagnóstico diferencial com TV algo
muitas vezes difícil. Apresenta:
- ritmo regular;
- ondas P’ depois de cada QRS;
- morfologia bizarra.
Seu mecanismo é semelhante ao da TRAV ortodrômica,
mas o impulso ativa aos ventrículos pela via anômala e aos átrios pelo feixe de
His. A FC é semelhante à da TRAV ortodrômica.
As taquicardias pré-excitadas podem ter padrão de BRD
ou BRE, dependendo da localização da via anômala.
Uma característica importante das vias acessórias é
que algumas permitem apenas a condução retrógrada do impulso. Nesses casos, o paciente pode apresentar episódios de TRAV sem ter o padrão de
WPW no ECG de base.
 |
| Taquicardia de QRS estreito com ondas P' caindo no ST-T. TRAV ortodrômica. |
Diagnóstico
Diferencial das Taquiarritmias Associadas à Pré-excitação Ventricular
Outras formas de taquiarritmias, com mecanismos
diferentes, são facilmente confundidas com as taquicardias por reentrada atrioventricular.
O diagnóstico diferencial da TRAV ortodrômica é,
principalmente, com TRN e flutter atrial. Alguns aspectos devem ser destacados:
- Geralmente na TRN as P' apresentam-se como pseudo r'
em V1 e aVR e pseudo s em D2, D3 e aVF. Isso ocorre por o RP' na TRN ter duração
menor.
- Na TRAV com via lateral esquerda, a onda P' é
negativa em D1 e aVL, padrão que não ocorre na TRN.
- Na TRAV, a onda P' pode ser negativa em II, III e
aVF, padrão que não ocorre na TRN.
- Alternância do QRS é mais comum em TRAV;
- Infradesnível de ST de V3 a V6 e supradesnível em aVR
são sugestivos de TRAV.
- No flutter, há alterações da linha de base e
geralmente a condução não é 1:1. Portanto, não é visto o padrão de 1 onda P'
para cada QRS. Os raros casos de flutter 1:1 apresentam FC muito alta, nos
limites ou além da faixa comum para TRAV (até 250 pbm).
Já a TRAV antidrômica, por apresentar QRS largo, pode
ser confundida com TV. O diagnóstico diferencial pode ser difícil.
- Na TRAV
antidrômica, sempre cada QRS é acompanhado por uma onda P’ (nem sempre visível).
Portanto, dissociação AV é indicativo de TV.
FORMAS INCOMUNS
As fibras de Mahaim compõem uma via acessória que
conecta o AD ao ramo direito. Um circuito de reentrada que envolva essas fibras
apresenta morfologia de BRE, tendo no ECG de base um padrão normal ou de
pré-excitação mínima.
- Síndrome de
Lown-Ganong-Levine (LGL)
O conceito de LGL como entidade individualizada é
questionado. A síndrome foi descrita em 1952 e tem prevalência estimada em 0,5%
da população; caracteriza-se por PR curto com QRS normal e predisposição a arritmias (TRN, FA e TV). No entanto, ainda não tem definido um mecanismo
patogênico específico, e a síndrome pode na verdade ter causas variadas.
REFERÊNCIAS
- Oliveira Neto NR. ECG – Ciência e
Aplicação Clínica. 1a ed. São Paulo: Sarvier; 2016.
- Goldberger AL. Clinical
electrocardiography: a simplified approach. 7th ed. Philadelphia:
Elsevier; 2013.
- Wagner GS. Marriott’s Practical
electrocardiography. 11th ed. Philadelphia: Lippincott Williams and
Wilkins; 2014.
- Haghjoo M, Bahramali E, Sharifkazemi
M, Shahrzad S, Paeghambari M. Value of the aVR lead in differential diagnosis
of atrioventricular nodal reentrant tachycardia. Europace. 2012;14(11):1624-8.
- Rosenbaum FF, Hecht HH, Wilson FN,
Jonhston FD. The potential variations of the thorax and the esophagus in anomalous
atrioventricular excitation (Wolff-Parkinson-White syndro- me). Am Heart J.
1945;29:281.
- Gaita F, Giustetto C, Riccardi R,
Brusca A. Wolff-Parkinson-White syndrome. Identification and management. Drugs.
1992;43(2):185-200.
- Lown B, Ganong WF, Levine SA. The
syndrome of short P-R interval, normal QRS complex and paroxysmal rapid heart
action. CIrculation. 1952;5(5):693-706.
- Bauernfeind RA, Swiryn S, Strasberg
B, Palileo E, Wyndham C, Duffy CE, Rosen KM. Analysis of anterograde and
retrograde fast pathway properties in patients with dual atrioventricular nodal
pathways: observations regarding the pathophysiology of the Lown-Ganong-Levine
syndrome. Am J Cardiol. 1982;49(2):283-90.